안녕하세요. 치과일타 닥터꼬집 입니다.
잇몸에 염증이 생기고, 고름이 반복되면 치아를 발치해야 하는지 고민이 많아집니다.
특히 어금니처럼 기능적으로 중요한 치아라면 더더욱 결정이 쉽지 않습니다.
하지만 모든 염증이 곧 발치를 의미하진 않습니다.
치아 뿌리나 주변 구조에 뚜렷한 손상이 없다면, 신경치료 등 보존적 접근으로 회복을 기대할 수 있는 경우도 있습니다.
이번에는 그런 판단 아래 신경치료를 우선 시도해보고, 이후 경과 관찰을 통해 자연치아를 보존했던 사례를 소개드리려 합니다.
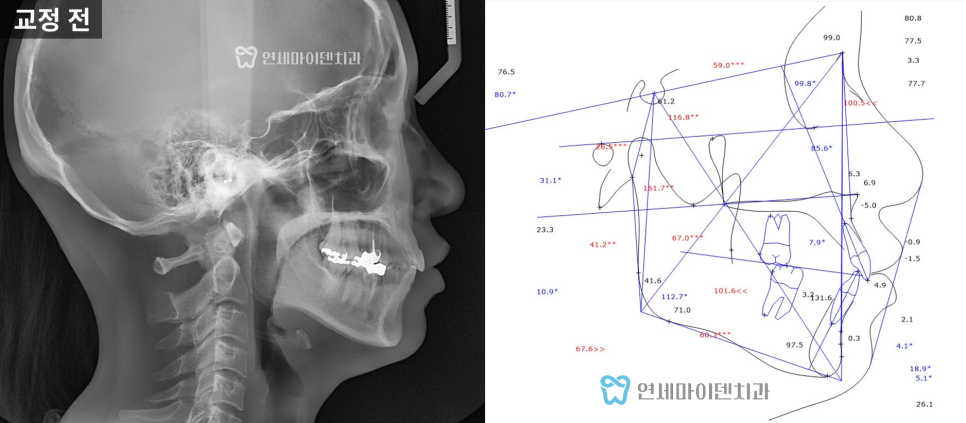
■ 진단 및 치료 계획
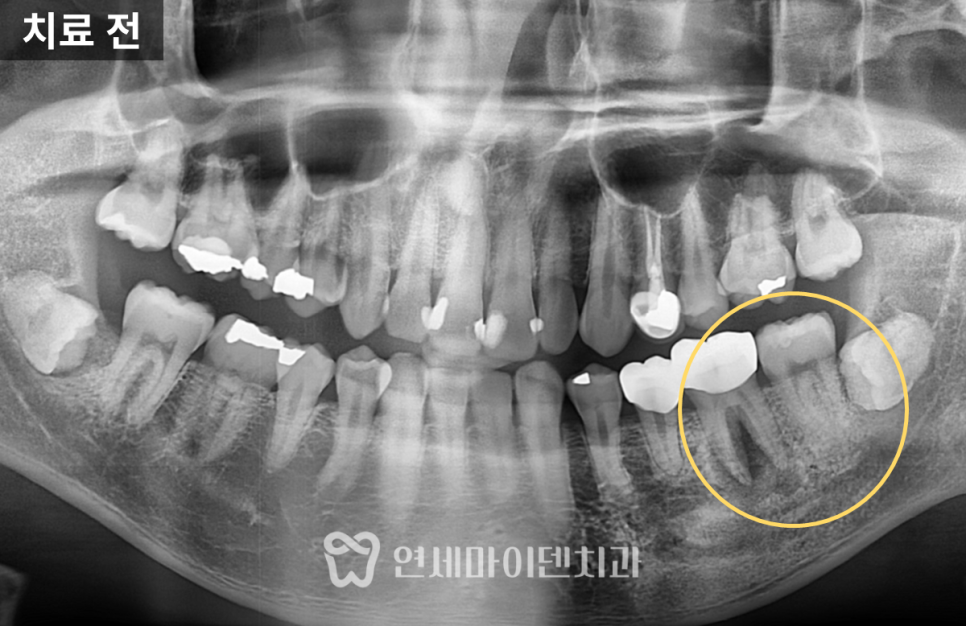
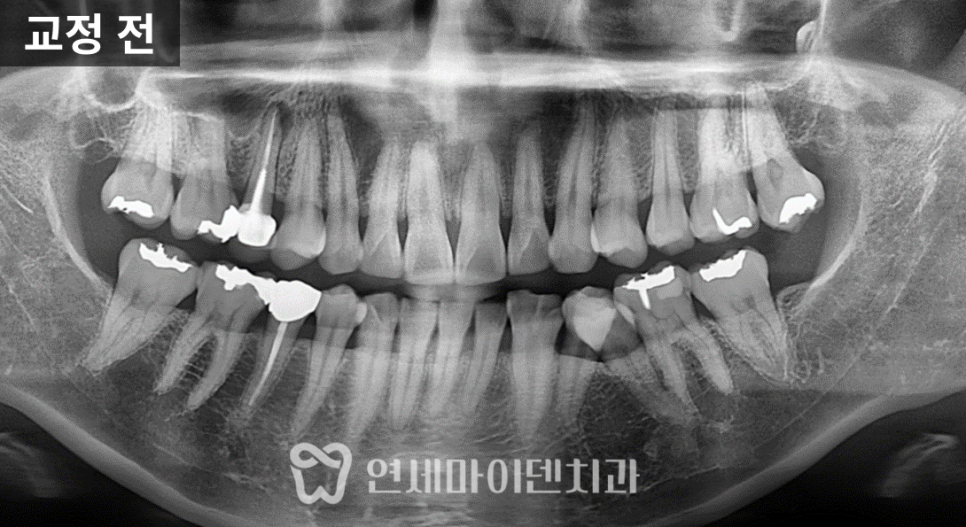
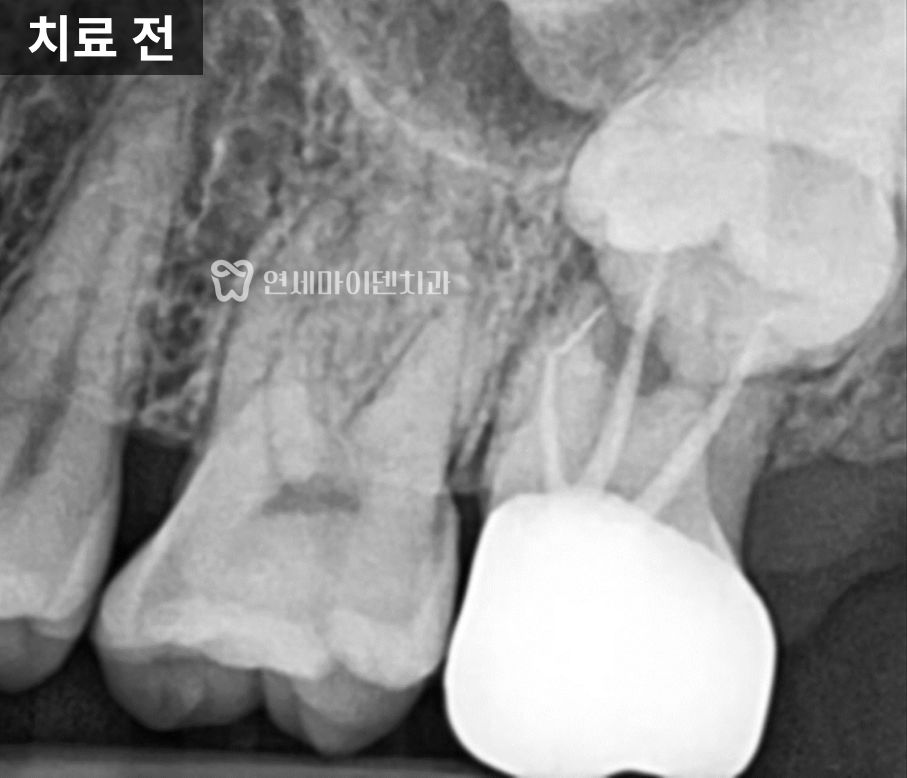
이번 치료 대상은 왼쪽 아래 어금니였습니다.
엑스레이를 찍어보니, 치아 뿌리와 뿌리 사이 가운데 부분의 뼈가 넓게 녹아 있었습니다.
정상이라면 뼈가 뿌리를 감싸고 있어야 하는데, 이 케이스는 치아 뿌리 가운데 잇몸뼈가 비어 있고, 잇몸이 자주 붓는 상태였습니다.
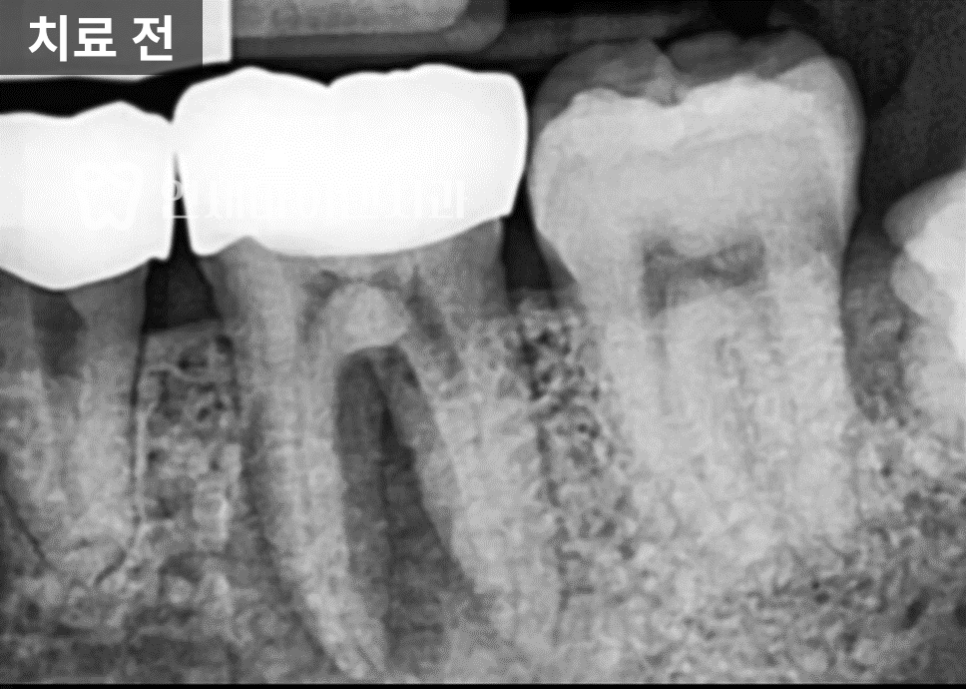
뿌리 끝이 아니라 중간 부위의 염증이 심한 경우, 보통 예후가 좋지 않다고 판단하는 편입니다.
예후가 좋지않다는 말은 곧 치료 성공률이 낮다는 말과 같은데요.
다만 이런 케이스가 곧 치료가 불가능하단 말은 아닙니다.
과거 신경치료의 경험이 없고 뼈가 갑자기 녹은 케이스의 경우, 치료될 가능성이 남아있습니다.
뼈가 갑자기 녹았다는 것은 감염원을 제거했을 때, 반대로 갑자기 많은 뼈를 만들어낼 가능성도 있기 때문입니다.

염증의 깊이와 범위가 좋지 않은 상황이이었습니다만,
구조적 손상이 명확하지 않았기에, 신경치료를 통해 회복 가능성 확인을 먼저 시도했습니다.
■ 신경치료 및 임시치아 적용 후 경과 관찰
신경치료를 시작해보니, 내부에는 이미 신경이 죽어 있었고 세균과 염증 물질이 많았습니다.
총 6개의 신경관을 찾아서 모두 세척하고 소독 후 막아주었습니다.

항생제를 복용하지 않았는데도, 이 과정에서 잇몸 염증이 스스로 가라앉고, 저작 시 통증도 사라졌습니다.
이것은 신경관 내부가 깨끗하게 잘 청소되었다는 신호입니다.

신경치료 후엔 바로 크라운 보철물을 올리지 않고,
먼저 임시치아를 장착한 상태로 일상생활을 하며 1개월간 경과를 지켜보았습니다.
이때 통증, 붓기, 고름 등 불편감 없이 안정적인 경과를 보였고, 식사 시에도 통증 없이 저작이 가능했습니다.
뼈의 재생 여부는 시일이 걸리는 만큼 방사선 상으로 눈에 띄는 변화는 없었습니다.
다만 임상적으로 봤을 때 충분히 안정적인 상태로 판단하여 최종적으로 크라운을 수복하였습니다.
■ 치료 후 경과
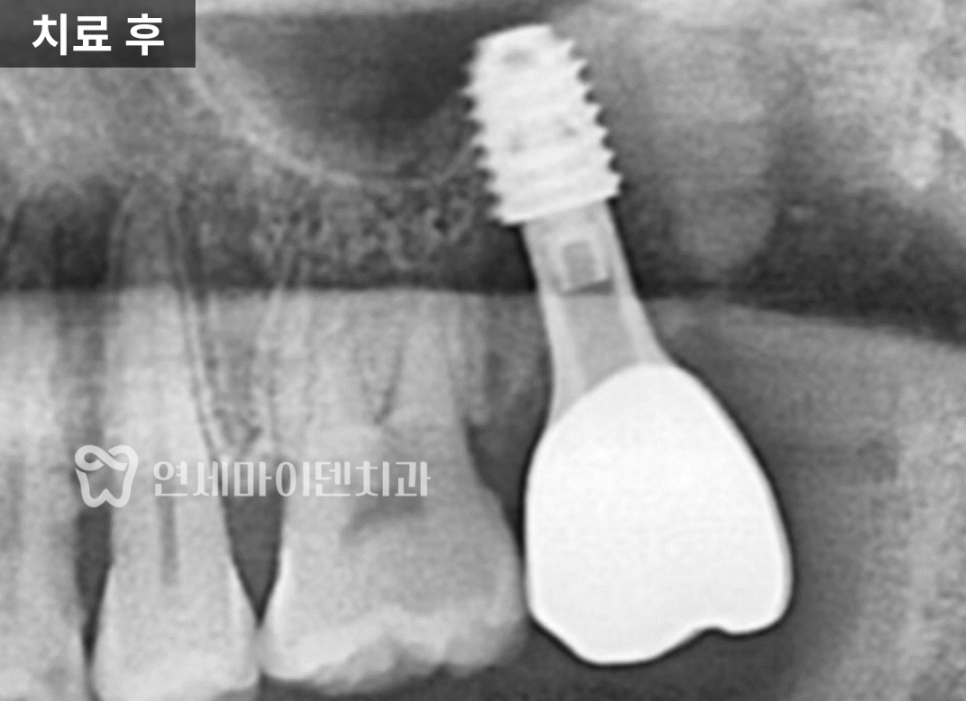
증상이 소실되고 기능 회복이 확인된 후, 크라운을 수복하고 장기적으로 관리에 들어갔습니다.
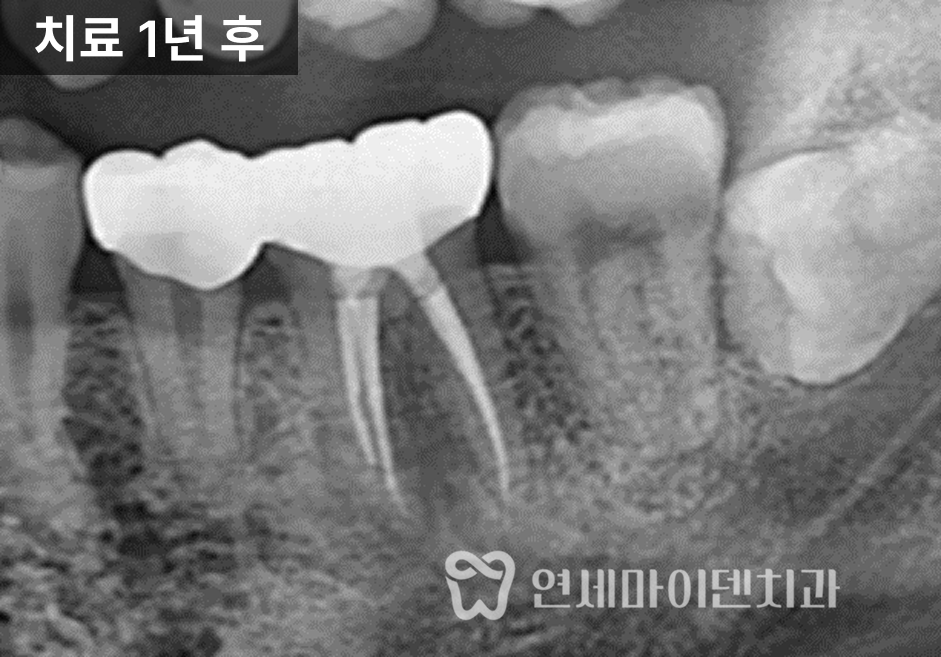
첫 진료 당시엔 뼈가 많이 녹아 있었는데, 1년 후 엑스레이를 찍어보니 뼈가 거의 차 있었고 회복된 모습이었습니다.
이건 항생제를 복용하여 만든 결과가 아니라, 감염원이 제거된 이후 시간이 지나면서 자연스럽게 회복 경향을 보인 것입니다.

■ 케이스 종합 정리
염증이 생긴 치아를 무조건 살릴 수 있는 것은 아닙니다.
하지만 이번 케이스처럼 명확한 금이나 파절이 없고, 감염만이 문제라면 신경치료를 통해 회복을 기대할 수 있는 경우도 있습니다.
따라서 염증 치아로 고민 중이시라면, 발치 여부를 먼저 판단하기 보다
의료진과의 자세한 상담을 통해 자연치아의 보존 가능성에 대해 먼저 고려해보시길 바라겠습니다.
감사합니다.
※ 본 게시물은 「의료법」 제56조 및 시행령 제23조에 따라 진료 유도가 아닌 일반 건강 정보 제공을 목적으로 합니다.
※ 개인별 증상과 상태에 따라 치료법과 결과가 다를 수 있으니, 정확한 진단은 반드시 의료진의 직접 진료를 통해 받으시기 바랍니다.
※ 본 콘텐츠는 사전심의를 받지 않은 게시물이며, 의료광고가 아님을 알려드립니다.


'Info > 내 치아 지키기' 카테고리의 다른 글
| 치근단 염증 재신경치료 후기, 임플란트 대신 치아보존 성공사례 광화문치과 (2) | 2025.07.18 |
|---|---|
| 신경치료 실패 원인, 어금니 통증 재신경치료 전 주의사항 광화문치과 (0) | 2025.07.16 |
| 잇몸 고름, 항생제로 해결 안 되면? 재신경치료로 자연치 보존 증례 종로치과 (2) | 2025.07.09 |
| 자연치아 지키는 치아별 맞춤 정기검진 가이드 광화문치과 (0) | 2025.06.26 |
| 염증 치아, 살릴 수 있을까? 재신경치료와 발치 후 임플란트 기준 종로치과 (2) | 2025.06.20 |