※ 본 게시글은 의료법 제56조 및 동법 시행령을 준수하여 연세마이덴치과에서 직접 작성하였습니다.
※ 환자분의 동의를 받아 치료한 실제 사례를 바탕으로 작성되었으며, 공익성 건강 정보 제공을 위한 목적으로 상업적 광고 의도가 없음을 알려드립니다.

안녕하세요. 치과일타 닥터꼬집 입니다.
저희 병원에는 발치 진단을 받고서도 신경치료를 통해 치아를 살려보려 찾아오시는 환자분들이 굉장히 많습니다. 실제로 많은 환자분들의 치아를 살려드리고는 있지만, 결국 치료가 안돼서 임플란트로 가게 되는 분들도 상당히 있습니다. 그래도 치아를 살릴 가능성이 있기 때문에, 멀리서도 저희를 믿고 찾아와 주시는 분들이 계시지만요.
오늘 소개해드릴 환자분도 과거에 신경치료를 받으신 분입니다.
'과거 이미 신경치료를 받았는데, 그 신경치료가 실패해 염증이 생긴 거면
다음 스텝으로 발치하고 임플란트로 가는 게 당연한 거 아니냐' 라고 대부분 이야기하시는데요.
하지만 중요한 건 신경치료가 다 똑같은 신경치료가 아니라는 겁니다.
그래서 앞단에 있는 치료를 얼마나 잘받았느냐가 중요한 지, 그걸 한 번 짚어보고,
신경치료로도 해결이 안 되는 건 또 어떤 게 있는지 한 번 살펴보겠습니다.
■ 환자의 주요 증상과 진단 과정
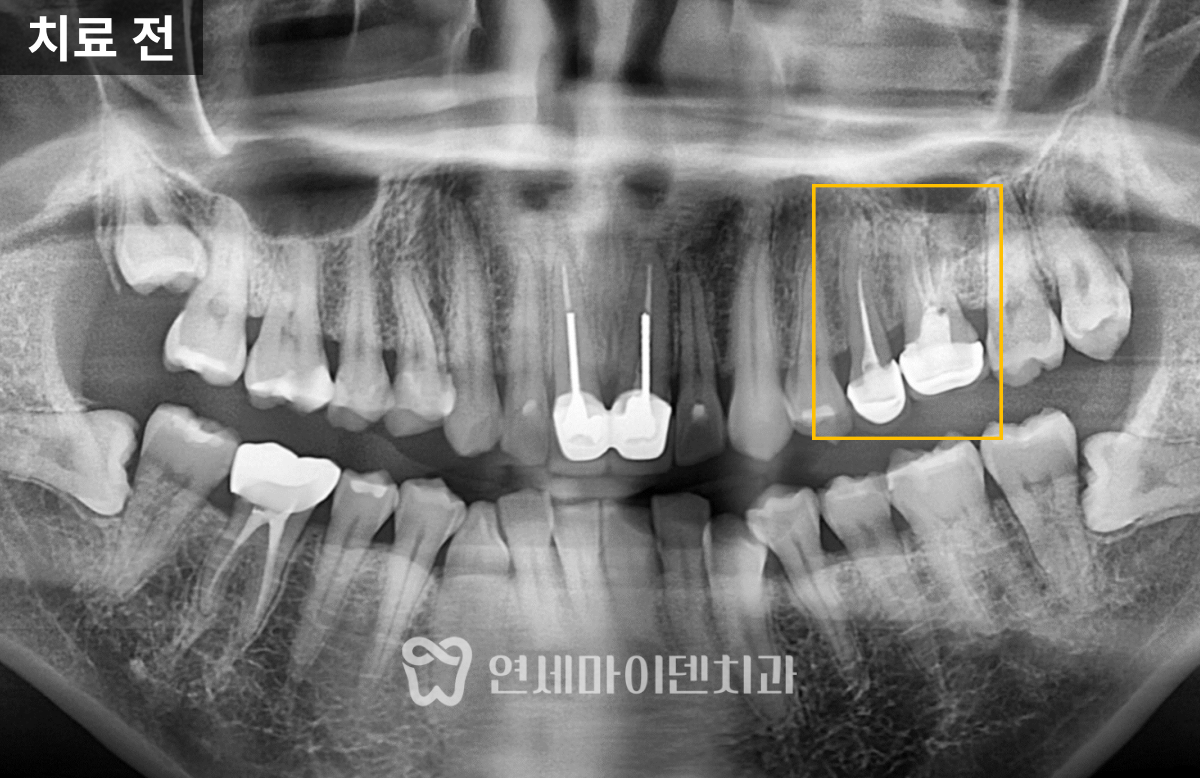
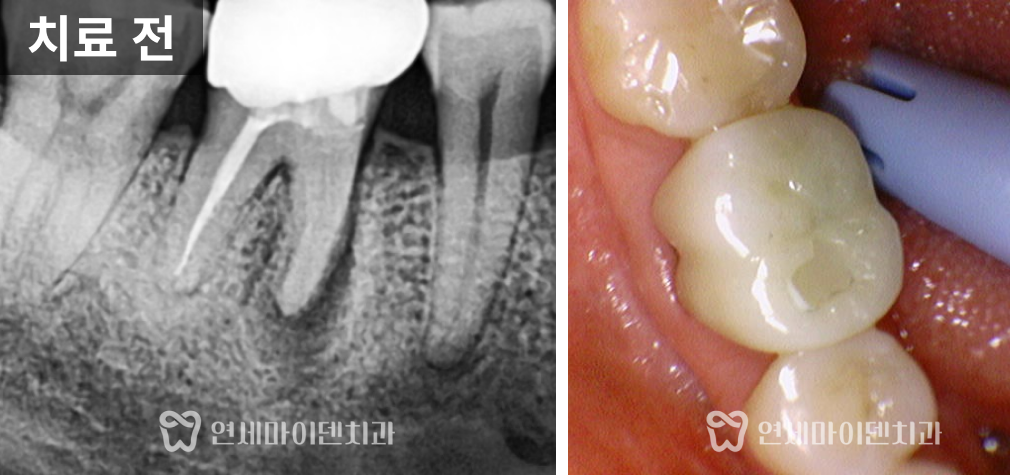
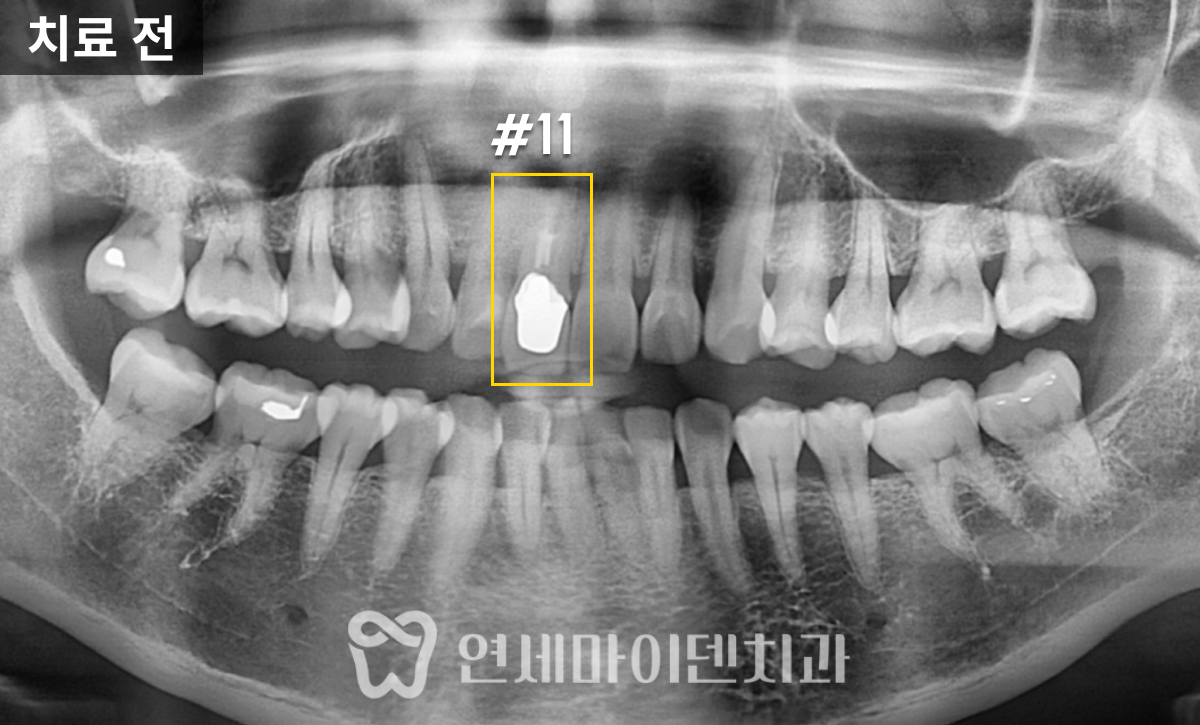
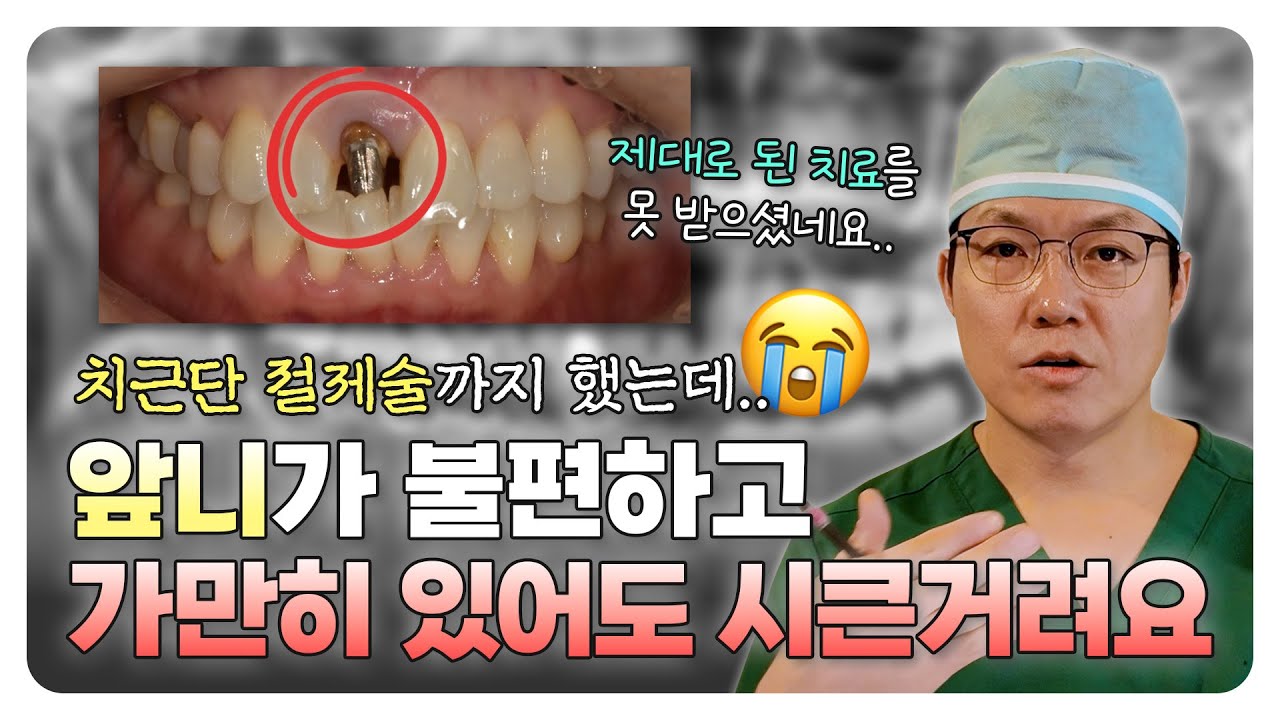
이 환자분은 '예전에 신경치료를 받았던 왼쪽 위 어금니쪽이 시린 증상이 있고 아프다'며 내원하셨는데요.
두 개의 치아 모두 불편함이 있었고, 모두 치료를 받은 지 꽤 되었으며, 염증이 있는 상태였습니다.
보통 환자분들이 '시리다'라고 표현할때는 '차고 뜨거운 온도 변화에 시리는 것' 혹은 '씹을 때 시큰거리는 것'을 시리다고 표현하시는 분들도 많으신데요.
그래서 저는 항상 "온도 변화에 불편함이 있으신 거예요? 아니면 씹으실 때 시큰거림이 있으신 거예요?"라고 정확하게 여쭤봅니다. 그에 따라 진단이 달라지기 때문입니다.
정확한 진단을 위해 환자분의 덴탈 히스토리, '언제 치료를 받으신 건지', '언제부터 통증이 있었는지'를 물어보고, '악화 요인이 무엇인지'를 정확히 파악하려 했습니다. 엑스레이나 CT도 중요하지만, 이런 덴탈 히스토리까지 진단에 포함되어야 환자분의 불편함을 정확하게 해소할 수 있습니다.
■ #25번, 첫 번째 치아 치료 - 재신경치료
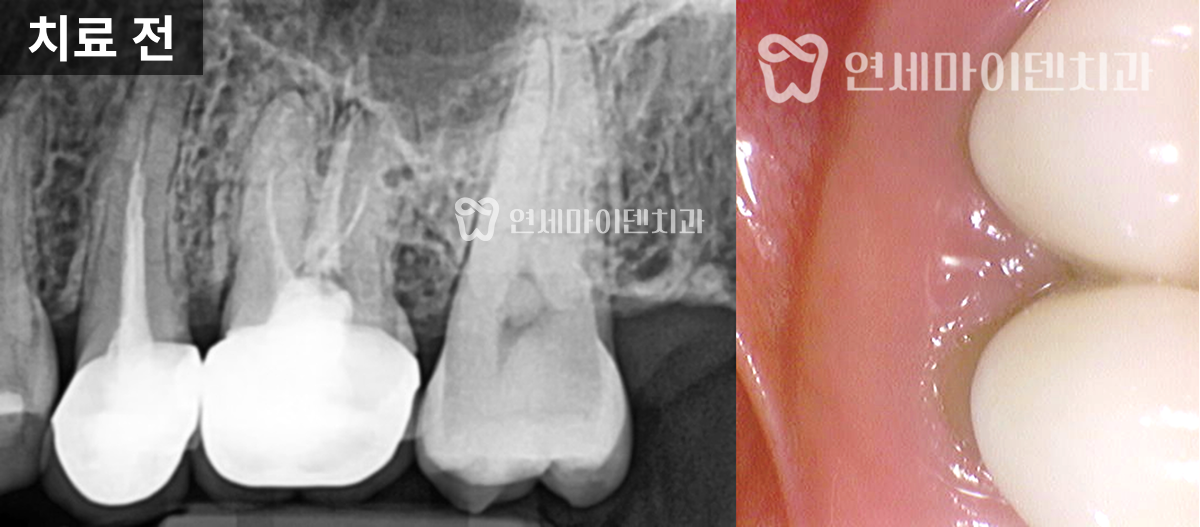
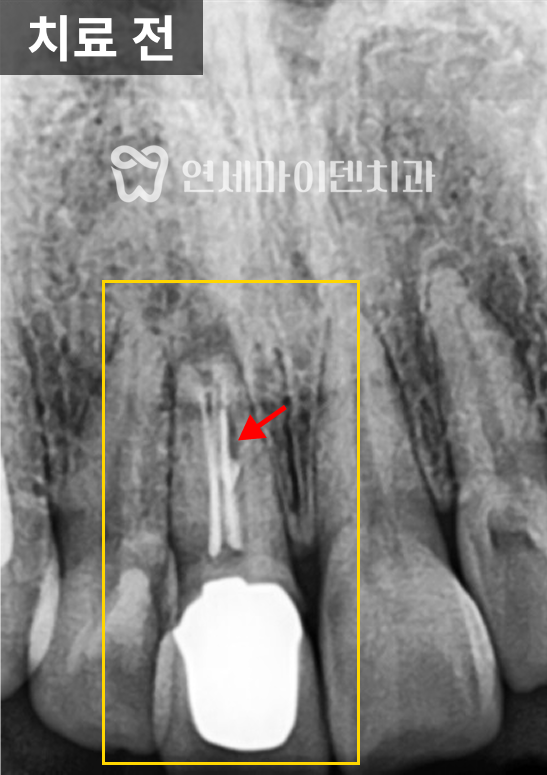
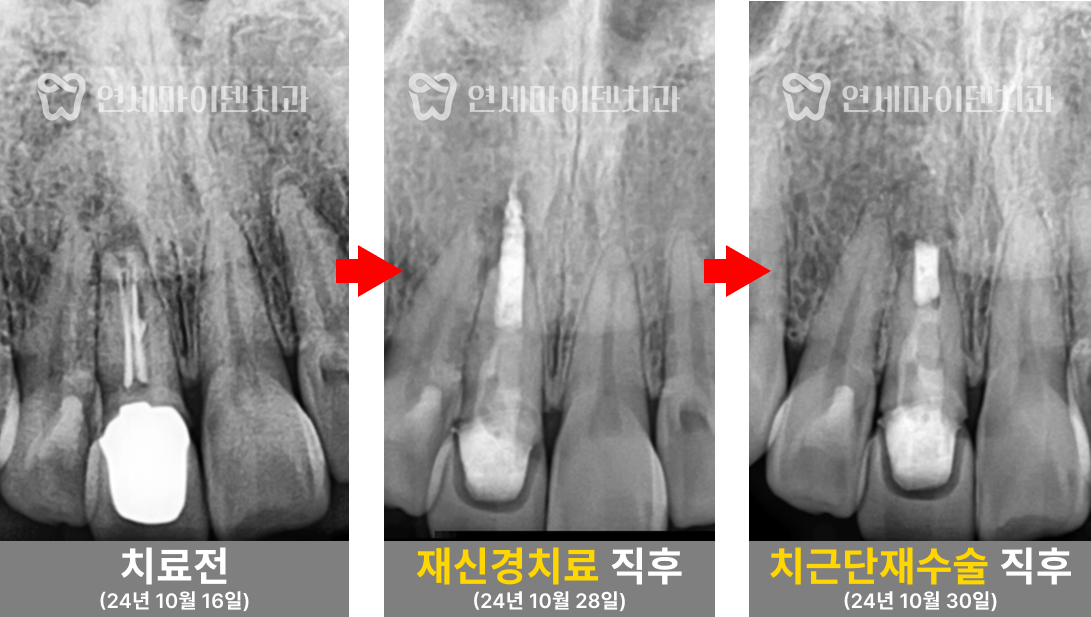
살펴보니 과거에 받으셨던 신경치료의 퀄리티가 아쉬운 부분이 있었습니다.
신경관뿌리까지 치료가 되어있지 않고, 중간에 갭이 보였습니다.
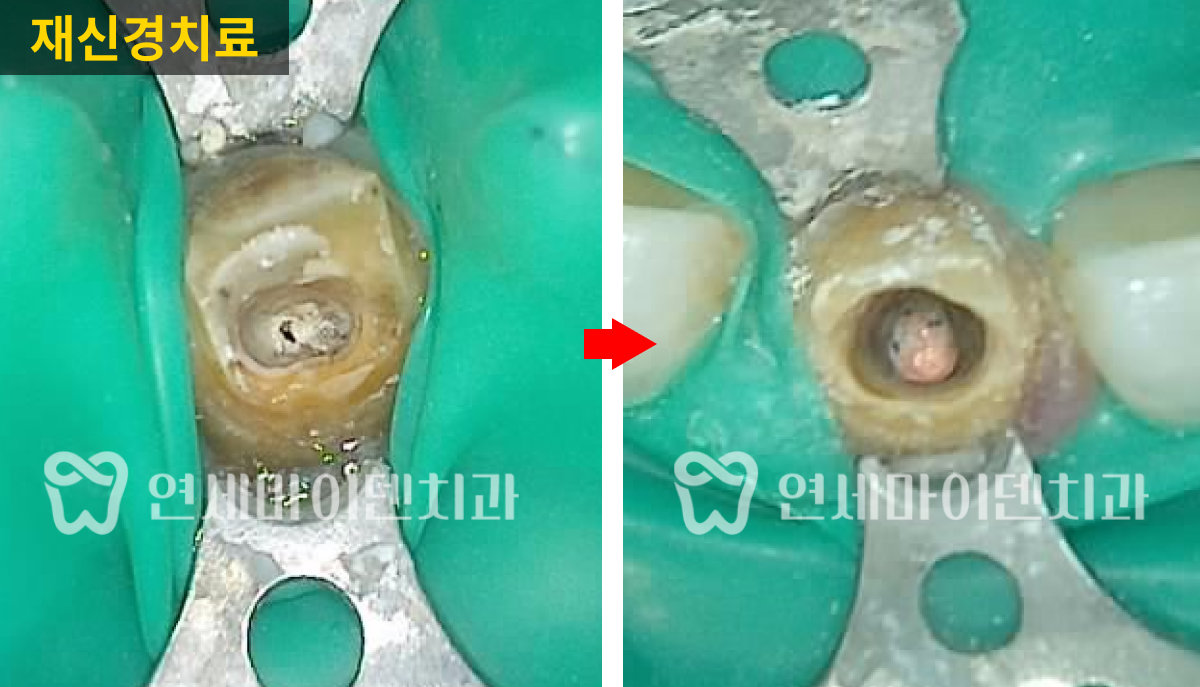
치료를 조금만 하면 개선의 여지가 있겠다는 생각이 들어, 우선은 재신경치료를 하기로 했습니다.

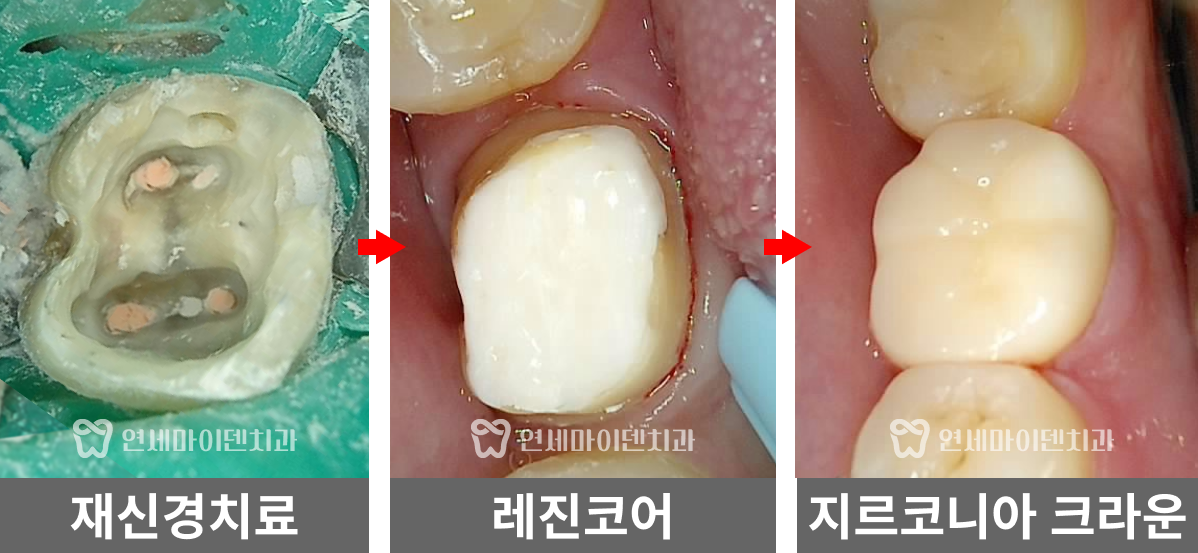
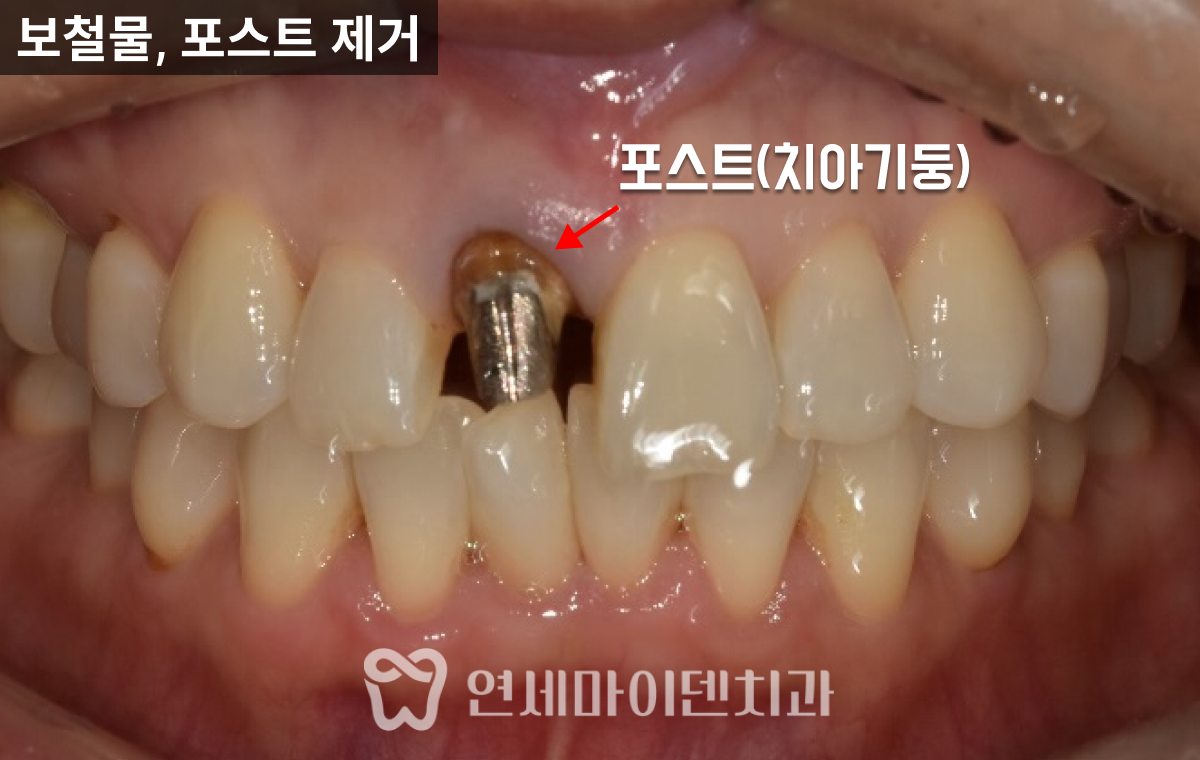
재신경치료를 위해 치아를 뜯어보니, 파란색으로 레진코어가 되어있었습니다.
*파란색은 레진의 종류인데, 과거 어금니 치료는 치아와 보철물의 색 구분을 위해 파란색으로 사용하는 경우가 많았습니다. 이렇게 해두면 나중에 재치료할 때 의사가 구분하기 편하기 때문입니다. 다만 저희처럼 현미경으로 치료하다보면, 레진을 치아색으로 덮어놔도 치아와 레진 구분이 어렵지 않기 때문에 저희는 그냥 치아색 나는 레진을 사용하고 있습니다.
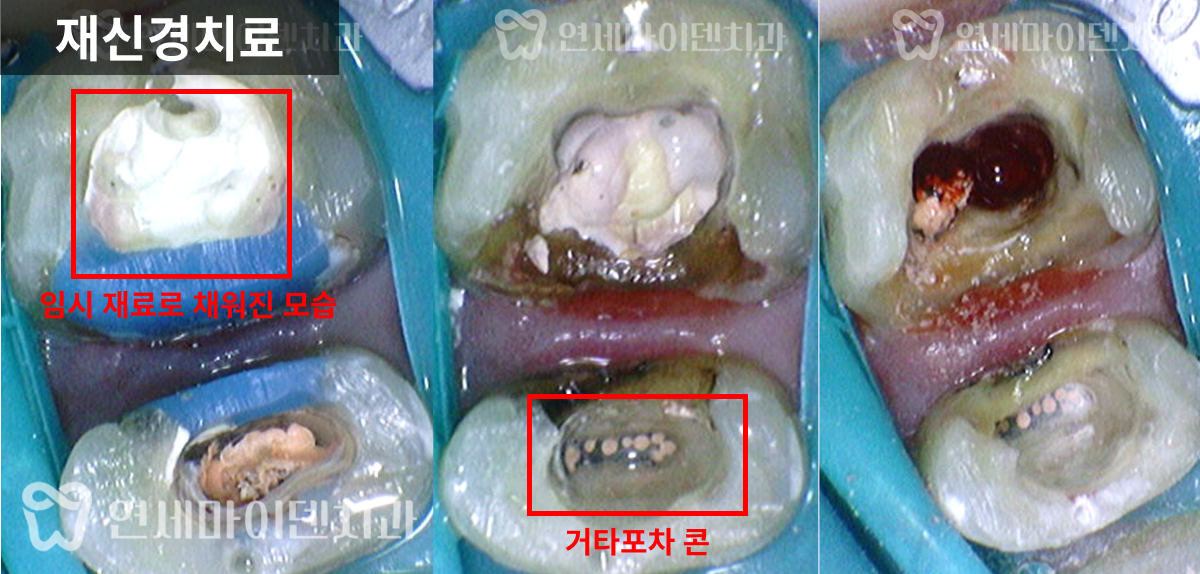
그런데 레진 치료가 원칙적으로 되어 있지 않았습니다.
치아 내부에 레진이 아닌 IRM(Intermediate Restorative Material)과 ZOE(Zinc Oxide Eugenol) 같은 임시 재료가 채워져 있었고, 표면만 얇게 레진으로 덮여있었습니다.
다만 해당 임시 재료는 치아와 제대로 접착되지 않으며, 현재는 주로 임시 충전재로만 사용되기 때문에, 이런 방식은 레진 코어의 본래 목적을 달성할 수 없습니다.
예상대로 레진과 치아사이 접착이 제대로 이루어지지 않아 그 틈으로 충치가 시작된 것이었고,
환자 분의 치아 문제는 다시 원칙적인 치료로 개선할 수 있을 것이라 판단했습니다.
그리고 앞쪽 치아의 신경치료 방식을 보니 거타포차 콘(GP cone)을 하나씩 삽입하는 오래된 방식으로 이뤄져 있었습니다. 오래된 방식이라고 반드시 나쁜 것은 아닙니다. 다만 현재 훨씬 개선된 치료법이 존재하기 때문에 환자분들께서 더 완성도 높은 치료를 받으실 수 있습니다.

거타퍼차 콘(GP cone)을 하나씩 꽂는 방식이 아닌, 수직 가압 충전법을 사용하여 거타퍼차 콘을 녹여 충전하는 현대적 방식으로 진행하였습니다. 레진 충전시에도 임시 재료 없이 원칙적인 치료로 진행했습니다.
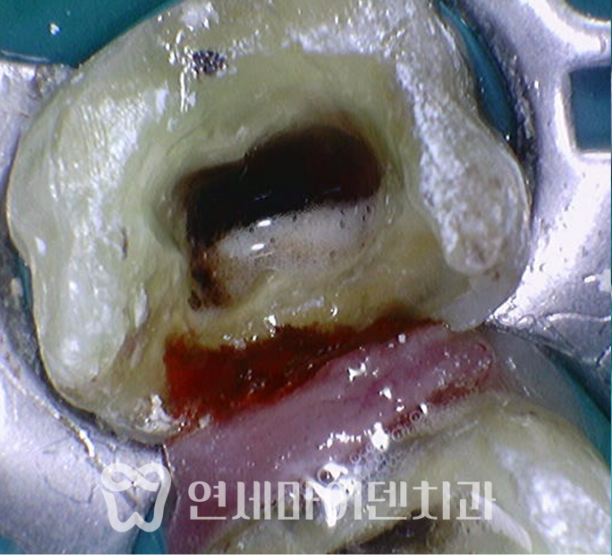
앞쪽 작은 치아는 재신경치료를 잘 마무리 했으나, 뒤쪽 치아는 기존 보철을 제거하자 안쪽에서 계속해서 피가 나오는 상황이었습니다.
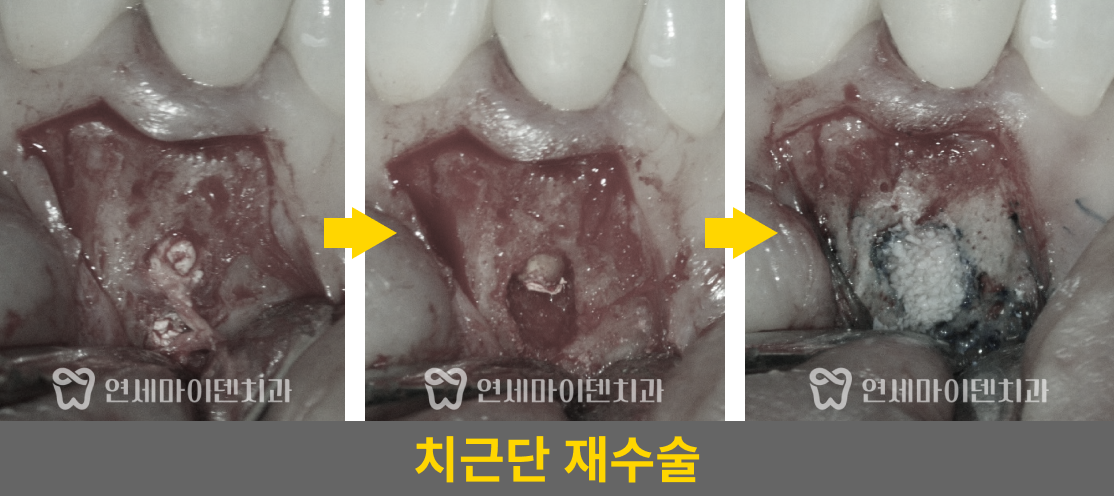
■ #26번, 두 번째 치아 치료 -발치 즉시 임플란트

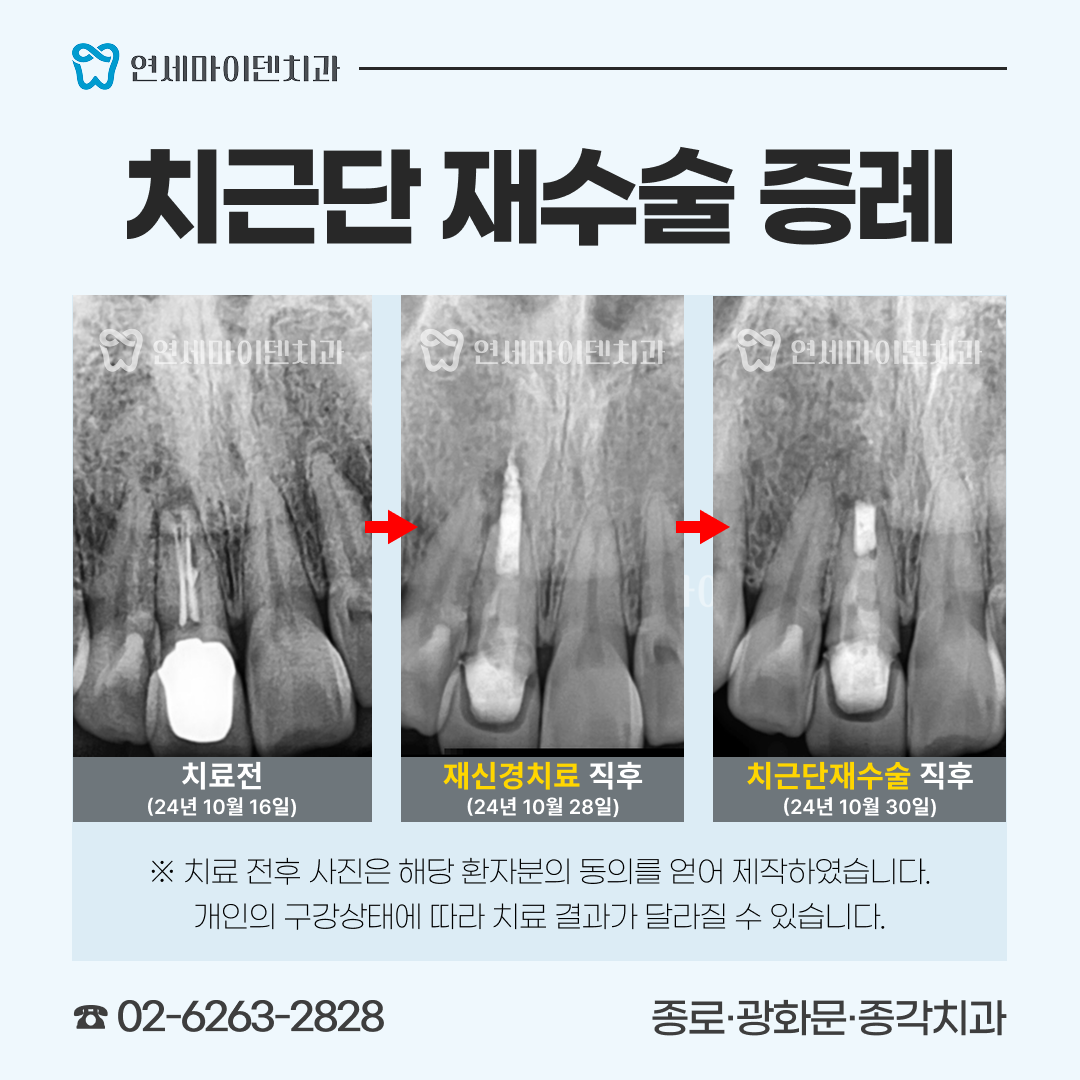
먼저 CT를 촬영하고 시작했어야 했는데, 나중에 CT를 확인해보니 구개측 뿌리에 퍼포레이션(뚫림)이 발생해 있었습니다.
이 치아는 세개의 뿌리가 있는데, 구개측 뿌리의 신경관 중간부에 구멍이 뚫려있었고 그 부위의 뼈에서 염증으로 인한 출혈이 계속 올라오고 있었습니다.
뼈가 상당히 손실된 상태였습니다. 만약 뼈 소실이 심하기 전에 이 구멍을 MTA라는 특수 재료로 처치했다면, 치아를 살릴 수 있었을 텐데 그 시기를 놓쳐 뿌리 절제술을 하거나 발치 후 임플란트 중 하나를 선택해야 했습니다.
환자분께 현재 상태와 두 가지 옵션을 설명드렸고, 환자분께서 임플란트를 선택하셔서 '발치 즉시 임플란트'를 진행했습니다.
■ #26번, 발치 즉시 임플란트 수술 과정

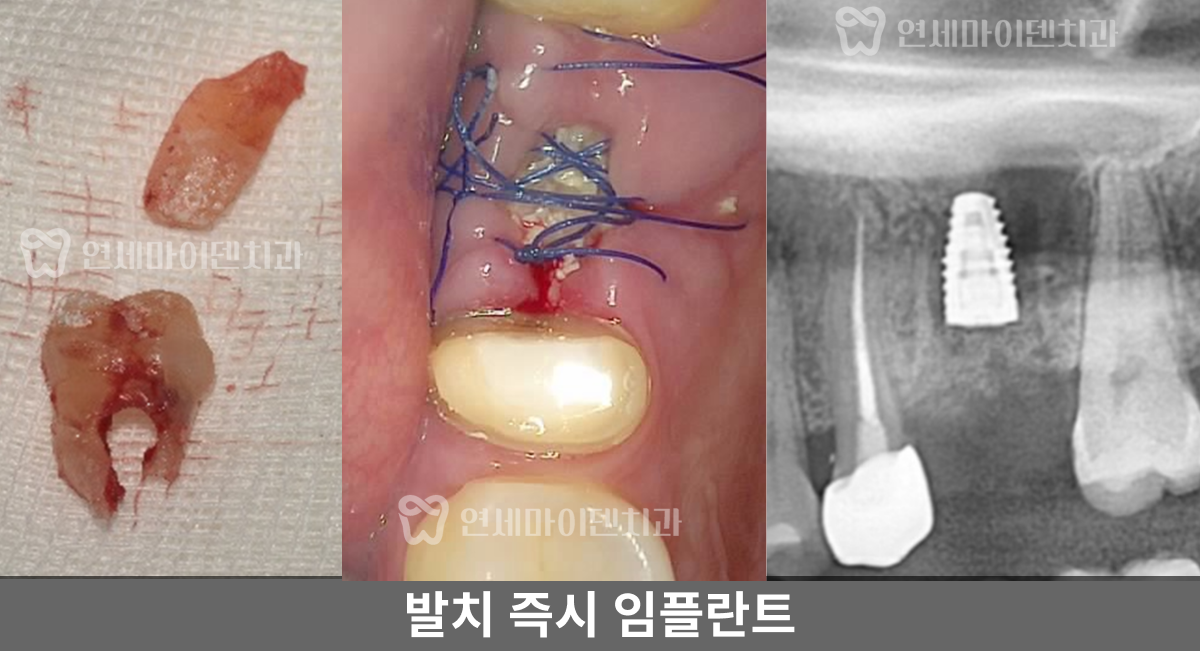

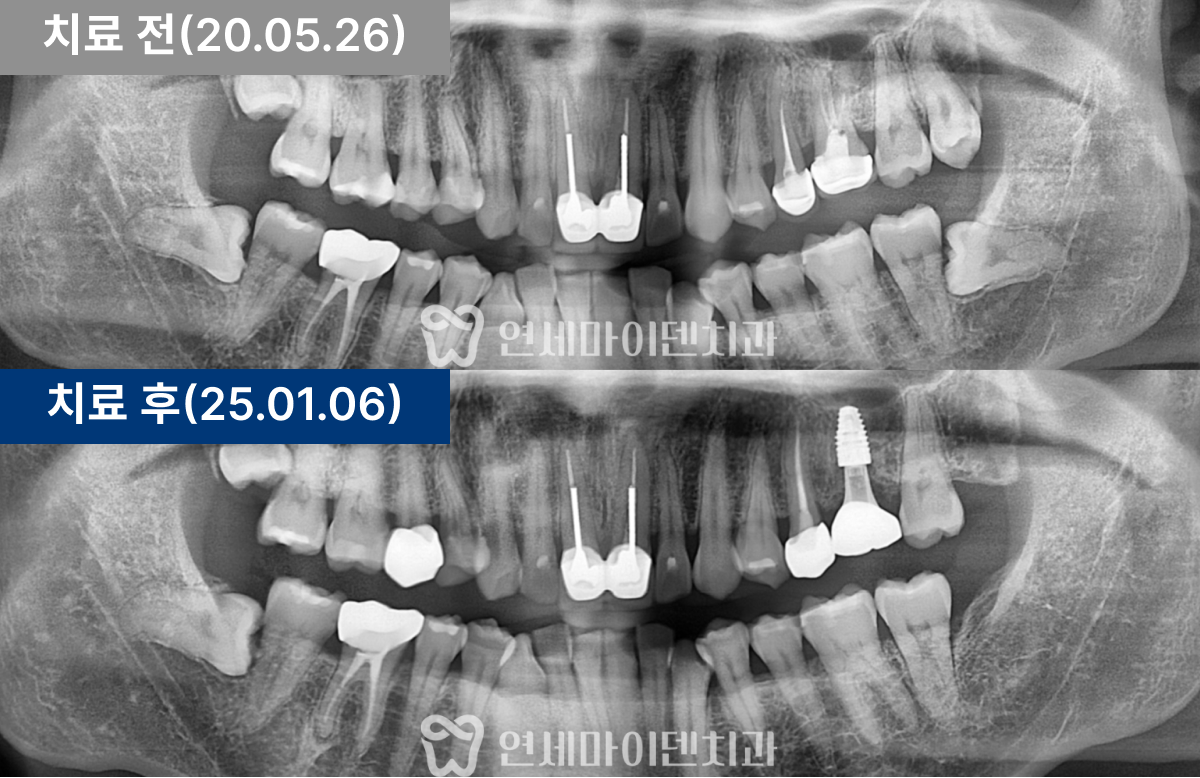
■ #25번 #26번 치아 수술 경과

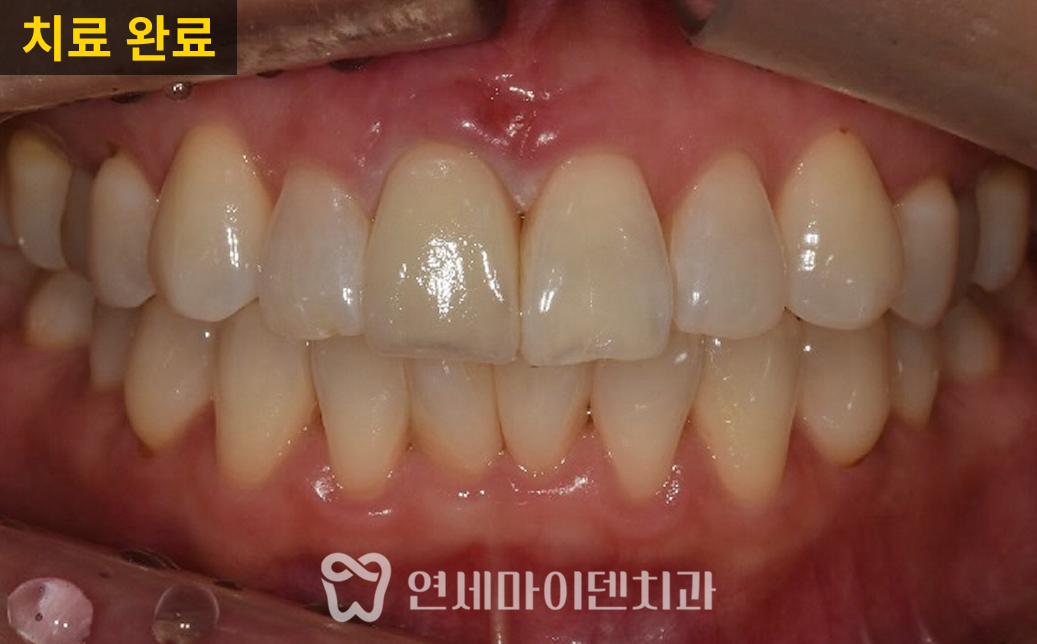
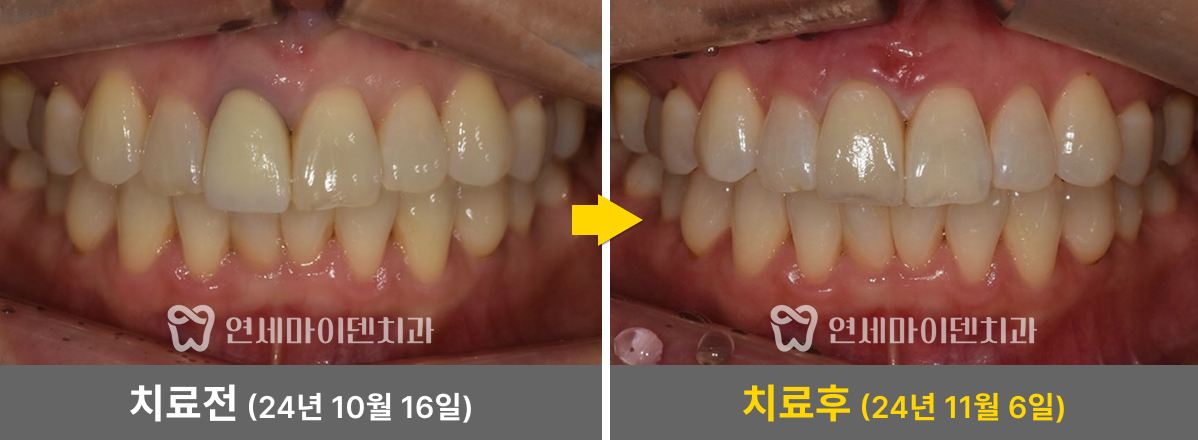
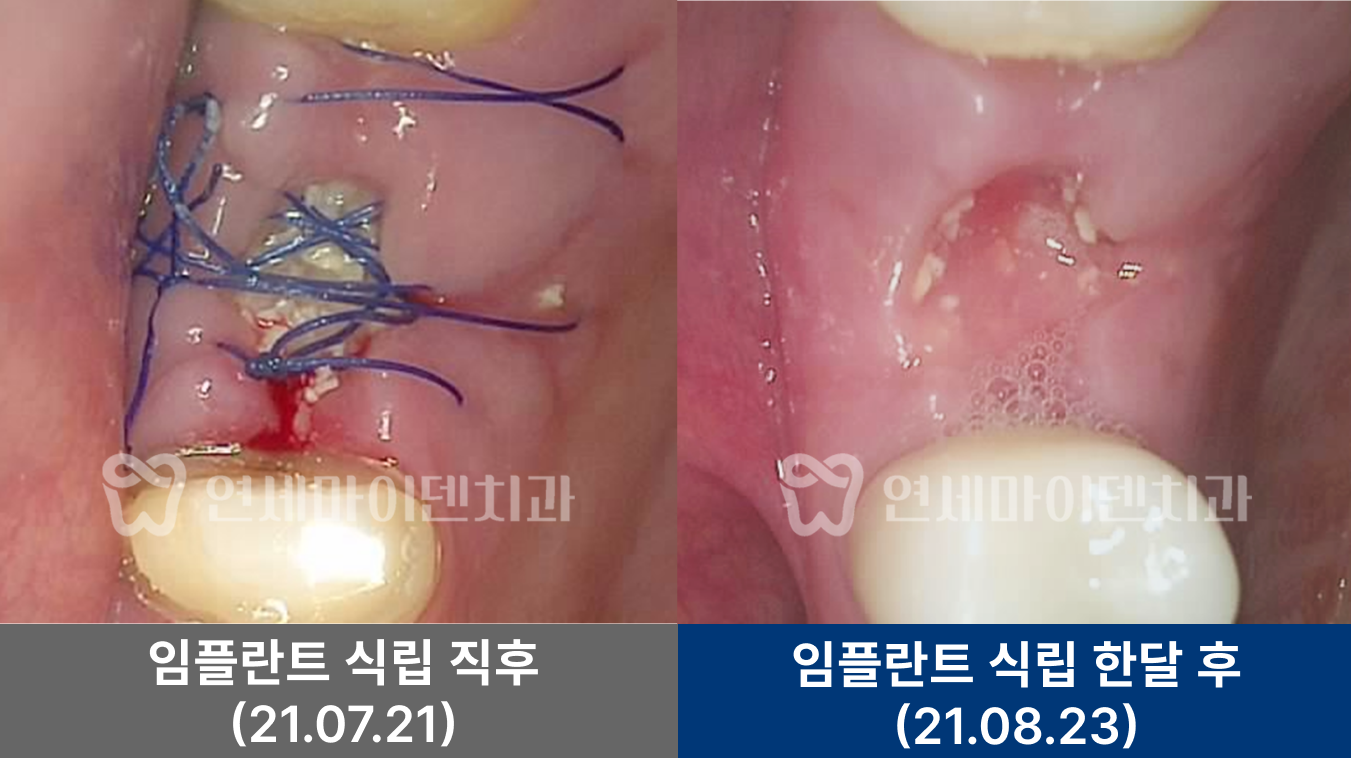
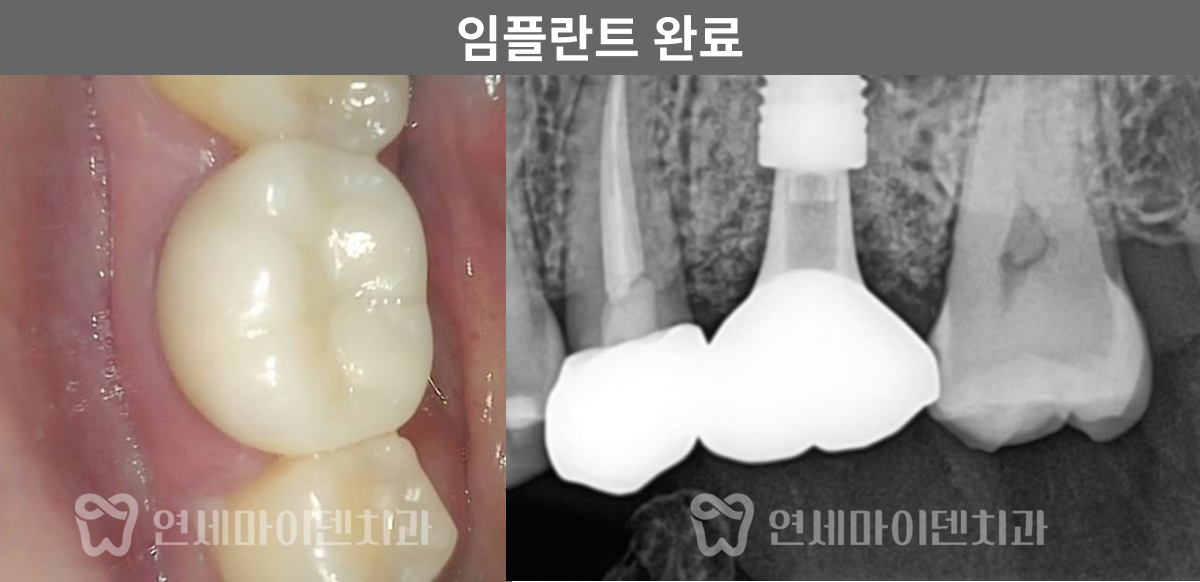
임플란트를 시행한 부위 잇몸이 잘 치유되었고, 3년 후까지의 경과 관찰에서 임플란트 부위가 안정적으로 유지되고 있었습니다. 환자분도 음식물 끼임 없이 편하게 사용 중이십니다.
앞쪽 치아의 뿌리끝 염증도 소실되었습니다. 염증이 사라졌다는 것은 뼈 재생이 이루어졌다는 의미로, 이 치아의 통증도 완전히 해소되어 잘 사용하고 계십니다.
■ 케이스 총 정리
이번 치료 케이스는 환자분들께서 체크하셔야 할 포인트가 너무 많은 케이스였는데요.
조금 더 명확하게 기억하실 수 있게 간략히 정리해보겠습니다.
1. 신경치료 후에도 통증이 있다고 해서 무조건 발치하지 마세요.
치료의 정밀도, 재감염 여부, 치근의 상태에 따라 자연치 보존 가능성은 충분히 있습니다.
또한 기존 신경치료의 품질을 평가할 수 있는 신경치료에 풍부한 경험이 있는 전문의를 찾아가는 것이 중요합니다.
경험많은 전문의가 기존 신경치료의 품질을 판단한 뒤, '기존 신경치료의 품질이 나쁘지 않아, 재치료에 의미가 없다'고 판단할 때 그때 다른 대안을 고려하실 수 있습니다.
다만 기존 신경치료의 품질을 평가받아본 뒤, 문제가 있다면 재치료를 통해 개선될 가능성이 많으니 꼭 발치 후 임플란트만을 고려하지는 않으셨으면 합니다.
2. 퍼포레이션이 있어도 반드시 발치는 아닙니다.
과거에는 무조건 발치했어야 했지만, 최근에는 MTA라는 특수 재료로 수복이 가능합니다.
중요한 건 발견 시기와 숙련도이며, 복구가 불가능하다면 그 뿌리만 절제하거나 불가피하게 발치 후 임플란트를 고려할 수 있습니다.
이번 케이스를 통해 환자분들께서 꼭 기억하셨으면 하는 점은 치료가 실패했다 하더라도 포기하지 마시고,
이전 치료의 품질을 평가할 수 있는 전문가를 찾으셨으면 한다는 점입니다.
모든 신경치료가 동일한 품질로 이뤄지는 것이 아니기에, 정확한 품질 평가와 치료 계획이 실제로 많은 치아를 살리고 있으니 명심해주세요.
※ 모든 치료는 개인의 구강 상태에 따라 부작용이 발생할 수 있으며,본 게시글의 치료 결과가 모든 환자에게 적용되지 않습니다.※ 시술 전 담당 의료진과 충분한 상담을 진행하여 신중히 결정하시기 바랍니다.
관련된 더 자세한 내용을 원하시면, 아래 링크를 통해 유튜브 영상을 확인해보세요.
https://youtu.be/ki5Z9ZF_Y30?si=lucBJxqIZlmyEaGM